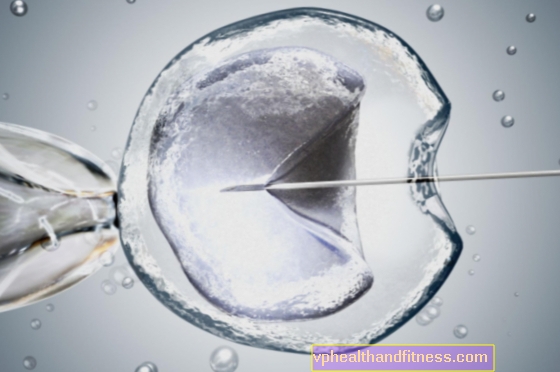
Первому ребенку ЭКО около 30 лет. И она одна из сотен тысяч, зачатых вне чрева матери. Но на этом впечатляющие достижения в акушерстве не заканчиваются. Бесплодие лечится все более эффективно, возможно более позднее материнство, а генетические дефекты плода лечат, не дожидаясь родов.
Позднее материнство, заболевания, мешающие забеременеть, врожденные аномалии плода - в современной медицине существует множество проблем, из-за которых акушеры не могут уснуть. Все больше и больше семейных пар обращается к ним за помощью, на которую они когда-то не могли рассчитывать. В лабораториях ученых делается много многообещающих открытий, которые возвращают бездетным семьям надежду на собственных детей. Такого шанса у них никогда не было.
Лечение бесплодия - in vitro
Когда в июле 1978 года родилась Луиза Браун, первый в мире ребенок из пробирки, это ознаменовало начало революции в области фертильности. Для десятков тысяч пар, не способных зачать ребенка естественным путем, открылись возможности искусственного оплодотворения (так называемый метод in vitro, или «в стекле»).
Прошло 30 лет, и метод, начатый в Великобритании Британия, после незначительных модификаций, используется до сих пор. К сожалению, еще с переменным счастьем - лучшие мировые центры добиваются успеха, то есть беременности путем экстракорпорального оплодотворения, в 40-50% случаев.
С момента рождения Луизы Браун сфера лечения бесплодия значительно расширилась, от чего страдает каждая пятая пара репродуктивного возраста.Раньше таким образом могли помочь только женщины с больными маточными трубами, современные методы оплодотворения, искусственного оплодотворения и так называемого микроманипуляция используется при всех типах бесплодия как у женщин, так и у мужчин.
В отличие от классического экстракорпорального оплодотворения, при котором сперма добавляется в выбранную яйцеклетку, при микроманипуляциях один сперматозоид вводится непосредственно внутрь клетки. Таким образом, этот метод позволяет осуществлять оплодотворение вне тела матери, когда в сперме присутствует только один сперматозоид.
Техники искусственного оплодотворения не только открывают путь к материнству для бездетных людей. Благодаря им стало возможным то, что мы могли прочитать около десятка лет назад в научно-фантастических книгах: исследование эмбрионов на предмет генетических дефектов, создание эмбриона-донора органов, который мог бы спасти жизнь старшим братьям и сестрам, и, наконец, возможность рождения ребенка от пожилых женщин после менопаузы.
Технология оплодотворения в пробирке позволяет родителям отложить решение стать матерью, благодаря хранению репродуктивных клеток - спермы и яйцеклеток - в специальных банках, где они стареют не так, как их владельцы.
Но не зашли ли врачи и ученые слишком далеко, преодолевая биологические и этические барьеры? Сторонники современного акушерства подавляют сопротивление скептиков одним аргументом: все эти открытия - благо для людей, которые по разным причинам не могут иметь детей. Зачем отказывать им в этом праве?
Лечение бесплодия - прямо из морозилки
Уже сегодня многие бесплодные пары и женщины после радикальных онкологических операций могут забеременеть благодаря более безопасному замораживанию яиц. Молодые раковые пациенты, которые проходят курс химиотерапии или лучевой терапии, могут заранее поместить свои репродуктивные клетки в соответствующий банк и использовать их после окончания лечения рака.
Кроме того, хранение яиц в спячке становится все более модным среди женщин, которые хотят отложить материнство как минимум до 40 лет. Тогда естественные шансы забеременеть намного меньше, чем в возрасте 20 или 30 лет, хотя все же вполне вероятно (по сообщениям, самой старой матерью в мире является 67-летняя испанка - весной 2006 года она прошла ЭКО в Латинской Америке, а в декабре родила двойню).
Идея замораживания яиц проста, но она постоянно совершенствуется: идея состоит в том, чтобы хранить яйца в жидком азоте, чтобы они не разрушились. Традиционные методы наносят значительный ущерб внутренней части яйца, что делает его совершенно бесполезным после разморозки и эмбрион не развивается. Яйца, к сожалению, плохо переносят… температуру –196˚C (в отличие от спермы, которая в этом отношении намного долговечнее).
Инновационные методы, применяемые в клиниках для лечения бесплодных пар, где содержатся их эмбрионы или отдельные половые клетки, повышают шансы на развитие беременности. Одним из таких методов является мгновенное замораживание яиц в очень небольшом количестве жидкости, благодаря чему их внутреннее пространство, в отличие от обычного замораживания, остается устойчивым к воздействию низкой температуры. Этот метод называется витрификацией, и, хотя в настоящее время он считается экспериментальным, он начинает использоваться все чаще.
Лечение бесплодия: искусственная матка
Однако многие новейшие эксперименты в акушерстве не выходят за рамки лабораторий. Наряду с попытками использовать стволовые клетки для восстановления поврежденных органов, таких как сердце, печень и поджелудочная железа, ученые ломают голову над созданием искусственной матки. Если это удастся, у женщин, которые безуспешно пытаются зачать ребенка, появится шанс выжить после материнства, даже если плод будет развиваться вне их тела.
Уже в 2002 году группа исследователей из Корнельского университета в Великобритании Великобритания объявила, что впервые в истории удалось создать искусственный эндометрий. Аналогичные сигналы поступали также из Японии, где обрабатывали пластиковую матку, наполненную околоплодными водами, поддерживаемую при температуре тела.
Однако создание механического заменителя матки с самого начала вызвало споры, сопоставимые с планами клонирования человека. Будет ли жизнь плода, развивающаяся вне тела матери, где она может реагировать на ее сердцебиение, эмоции и естественные движения, влиять на дальнейшее развитие после рождения? Упомянутые эксперименты проводятся в лабораториях Великобритании. Британия и Япония должны были быть прекращены согласно руководящим принципам ИЭК.
Однако, хотя до успеха таких экспериментов, кульминацией которых стало рождение здорового новорожденного, еще далеко, многие эксперты уже указывают по крайней мере на некоторые преимущества. Что ж, искусственная матка даст потомство не только бездетной женщине, но и поможет сохранить плод живым, когда это невозможно в естественных условиях. Искусственная матка также может минимизировать дискомфорт при беременности. Хотя этот аргумент делает материнство сферой лабораторной деятельности, все указывает на то, что рождение человека, развивающегося в лаборатории, вне организма матери, является лишь вопросом времени.
Лечение врожденных дефектов у плода
Поверили бы мы несколько лет назад, что врожденные дефекты плода можно лечить во время беременности, еще до рождения ребенка? Сегодня различные хирургические вмешательства, такие как операции по поводу грыжи позвоночника, устранение пороков сердца, декомпрессия гидроцефалии, проводятся у многимесячных плодов, не дожидаясь родов. Современные ультразвуковые сканеры позволяют увидеть плод в трех измерениях - изображение настолько точное, что врач может распознать расщелину неба или оценить кровоток в крошечном мозге ребенка, развивающегося внутри матки.
Еще до того, как зародыш разовьется, многие драмы можно предотвратить. Благодаря распространению методов экстракорпорального оплодотворения, врачи могут проверять генетический материал сперматозоидов и яйцеклеток на наличие в них дефектных генов, а затем имплантировать в матку только те эмбрионы, которые не имеют этих дефектов. Это гарантирует, что новорожденный родится здоровым. Так называемый Преимплантационная диагностика в настоящее время используется в нескольких клиниках лечения бесплодия (хотя она начала применяться в мире в 1989 году), но со временем количество таких центров и объем предлагаемых тестов обязательно увеличится. Уже сегодня генетики могут проверить, не развиваются ли у эмбрионов генетически обусловленные заболевания, такие как гемофилия, муковисцидоз, фенилкетонурия, болезнь Хантингтона или другие, связанные с передачей генов, ответственных за определенные виды рака (например, наследственный рак груди).
В Великобритании В Великобритании этот тип доимплантационной диагностики может использоваться для отбора потомства, которое должно пожертвовать костный мозг больным старшим братьям и сестрам (Адам Нэш родился в 2000 году, чей генетический материал на стадии эмбриона был проверен на совместимость тканей с его сестрой, ожидающей спасительной трансплантации. ).
И снова голоса скептиков взволнованы: мы находимся на грани создания детей для специальных задач? Может ли отбор эмбрионов для лечения других людей рассчитывать на поддержку этики? Генетики уверяют: мы не можем отказать в помощи родителям, которые хотят заботиться о своих детях еще с эмбриональной стадии. Почему они должны узнавать о передаче дефектных генов только после рождения ребенка - это этично?
ежемесячно "М як мама"