Каждая пятая пара в мире с нетерпением ждет ребенка. По оценкам, в Польше проблема бесплодия затрагивает более миллиона пар. Часто их единственный шанс забеременеть и родить ребенка - это так называемый искусственное оплодотворение, т.е. метод in vitro.
Ежегодно чуть более 2000 супружеские пары в Польше решают пройти курс лечения in vitro (экстракорпоральное оплодотворение). Есть много причин для этого. Иногда это религиозные убеждения, потому что католическая церковь выступает против использования вспомогательных репродуктивных технологий. Также часто бывает незнание. Врачи общей практики, особенно в небольших городах, не говорят своим пациентам, что, несмотря на бесплодие, у них есть шанс родить ребенка. Те, кто остались одни, бросают детей или начинают скитаться по 18 центрам, которые проводят подобные процедуры в Польше. Не зная, у кого лучшие достижения, они тратят время, терпение и деньги. Однако чаще всего пары не решаются на искусственное оплодотворение из-за отсутствия средств.
Лечение бесплодия in vitro - за свой счет
ВОЗ признала бесплодие социальной болезнью. Во многих европейских странах вспомогательные репродуктивные методы субсидируются или полностью возмещаются. В Польше нам приходится оплачивать практически все из собственного кармана - лекарства, анализы, посещения и всю процедуру. Это дает сумму около 9 тысяч. PLN, но затраты обычно выше, потому что первая попытка часто бывает неудачной. Причем процедуру приходится повторять, иногда по несколько раз. Вы платите в частных и государственных учреждениях, в последних чуть меньше.
Отчаявшиеся будущие родители часто берут ссуды, чтобы завести ребенка. Они чувствуют себя обманутыми государством, потому что платят налоги, страховые взносы и ничего не получают взамен. Обиженные люди пишут на Интернет-форуме, что их деньги покрывают расходы на лечение болезней «по их собственному желанию», таких как рак легких у заядлых курильщиков или рак печени у алкоголиков, и никого не волнует их болезнь без вины.
Откуда взялось бесплодие
Бесплодие определяется как когда пара имеет незащищенный половой акт два или три раза в неделю, но женщина не забеременеет в течение года. По оценкам врачей, это около 30 процентов. Причины проблем с фертильностью лежат в основе женщин и мужчин. Примерно на 30 процентов. считается, что это бесплодие в браке («вина» лежит на обеих сторонах) и составляет 10–14%. случаи не могут быть объяснены как причина бесплодия.
Фертильность женщины с возрастом снижается, потому что со временем циклов безвоздушного использования становится все больше. В свою очередь, у мужчин состояние спермы ухудшается (по данным ВОЗ). В эякуляте все меньше и меньше сперматозоидов, к тому же они более низкого качества, менее подвижны, жизнеспособны, с дефектами структуры.
Причины бесплодия
У женщины
- нарушения овуляции или ановуляция (включая синдром поликистозных яичников и другие эндокринные нарушения),
- непроходимость маточных труб,
- эндометриоз,
- врожденные или приобретенные дефекты репродуктивного органа (например, внутриматочные спайки, миома),
- иммунные нарушения (в том числе враждебная слизь сперматозоидов шейки матки, наличие антител, препятствующих оплодотворению и имплантации эмбриона),
- эмбрион враждебный эндометрий,
- прием лекарств, нарушающих менструальный цикл.
У мужчины
- варикозное расширение вен семенного канатика,
- репродуктивные и системные инфекции (например, паротит у мальчиков),
- крипторхизм (отсутствие яичек в мошонке),
- перекрут яичка вокруг семенного канатика,
- травмы яичек, перегрев мошонки,
- препятствие на пути выхода спермы,
- гормональные нарушения,
- ретроградная эякуляция (сперма попадает в мочевой пузырь)
- химиотерапия и лучевая терапия, прием некоторых лекарств,
- влияние окружающей среды (например, контакт с тяжелыми металлами).
Вторичное бесплодие
У уже родившей женщины могут возникнуть трудности с повторной беременностью. Это так, например, потому что:
- она старше;
- послеродовое воспаление или хирургические вмешательства, вызвавшие спайки в репродуктивном органе;
- после родов, сопровождавшихся обильным кровотечением, нарушился гормональный фон;
- количество сперматозоидов уменьшилось, а качество спермы моего мужа ухудшилось (потому что у него вредная работа).
Также может быть, что первый ребенок был просто парой - у них обоих есть генетический дефект, который не позволяет сохранить беременность, но он проявляется в 25%. потомство и во время ее первой беременности это могло не дать о себе знать. Генетические проблемы также можно заподозрить, если у женщины был первый ребенок, а затем несколько раз подряд случился выкидыш.
Причины бесплодия могут быть на первый взгляд тривиальными
Редко, но бывает, что пара не выходит, потому что, например, они не могут считать плодородные дни, потому что придерживаются принципа воздержания (чем меньше мы любим друг друга, тем лучше качество спермы ?!). В этом случае достаточно фактического разговора с врачом, и женщина обычно беременеет.
Причина проблем с зачатием тоже ... психика. Постоянный стресс и депрессия - возможно, вызванные неоднократными безуспешными попытками забеременеть - нарушают секрецию гормонов, контролирующих работу яичников и яичек. По оценкам врачей, психотерапия оказывает положительный эффект примерно в 1/3 случаев супружеского бесплодия. Однако только у 6-15 процентов из них есть такие проблемы. пары, посещающие клиники репродуктивной медицины. Остальное нужно проверить. Их много, но не всегда нужно их все проходить.
Диагностика бесплодия
В клинике репродуктивной медицины в первую очередь обследуют мужчину. По простой причине - требует меньше исследований. У потенциального папы тест на качество спермы, а при необходимости - лабораторный анализ крови, проверка на гормоны крови, ультразвуковое сканирование и кариотип (набор хромосом). Иногда также проводится тест на наличие антител, атакующих вашу собственную сперму. Если в сперме нет спермы, проводится биопсия яичка.
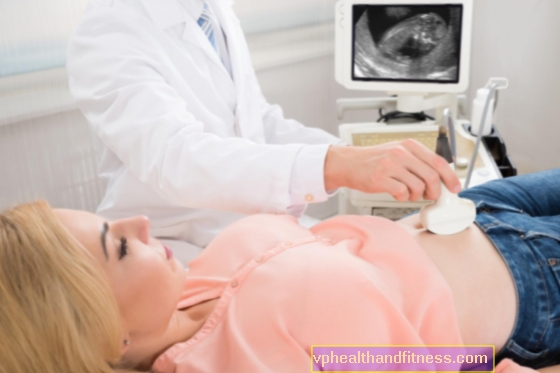
У потенциальной мамы больше тестов, и они посложнее. Это начинается с гинекологического осмотра, общей оценки состояния здоровья и анализа крови. Проверяется, происходит ли у женщины овуляция и когда. Врач также назначает проверку уровня гормонов в отдельные дни цикла и трансвагинальное УЗИ. Он также может направить вас на другие тесты. Гистеросальпингография - это оценка формы матки и проходимости маточных труб на основе рентгеновских лучей. Аналогичную информацию дает гистеросальпингосонография, выполненная с использованием ультразвука. Лапароскопия - это оценка матки, яичников и маточных труб с помощью лапароскопа, введенного в брюшную полость.
Лечение бесплодия - осеменение
Если эти тесты не выявляют отклонений, партнеры проходят так называемую посткоитальный тест. Он включает в себя исследование цервикальной слизи через несколько часов после полового акта. Может оказаться, что это препятствие для сперматозоидов. Тогда паре будет полезно внутриматочное оплодотворение. Показаниями к этому лечению также являются сниженные параметры спермы. Он также используется при использовании замороженной спермы от донора или партнера, если причина бесплодия не может быть установлена или партнеры не могут иметь половой акт, например, из-за инвалидности.
Условием осеменения является проходимость маточных труб. Пара также должна пройти бактериологические и вирусологические тесты (ВИЧ, гепатиты B и C, WR).
Перед самой процедурой необходимо соблюдать 2–4-дневное ограничение. Позже, когда у женщины происходит овуляция, ее партнер после мастурбации сдает сперму в стерильный контейнер.
Перед осеменением сперма очищается и подвергается специальной обработке, благодаря которой улучшаются ее параметры.
С помощью специального катетера и шприца они вводятся непосредственно в матку. Оттуда сперма попадает в луковицу маточной трубы, где яйцеклетка оплодотворяется. Вероятность забеременеть в первый раз составляет 5-19 процентов.
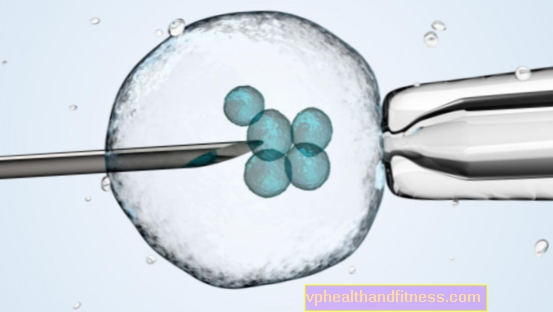
Лечение бесплодия in vitro и in vitro (ЭКО)
Этот метод оплодотворения именуется «in vitro», что означает «в стекле». Применяется, когда у женщины нет маточных труб или они заблокированы; когда овуляция нарушена и фолликулы Граафа не выходят из зрелых яиц; в тяжелых, нелеченных случаях синдрома поликистозных яичников или эндометриоза. ЭКО также используется, когда в мужской сперме мало подвижных сперматозоидов и невозможно провести внутриматочную инсеминацию. Врачи также рекомендуют эту технику парам, которые уже несколько лет ждут ребенка и трудно определить его причину.
Сначала женщине нужно пройти гормональную стимуляцию яичников - обычно ей делают уколы гормонов. Когда яйцеклетки созреют, врач выполняет пункцию (прокол специальной иглой пузырьков Граафа), вводя влагалищный купол. Процедура проводится под контролем УЗИ, обычно под общим наркозом. Поскольку многие яйца обычно созревают во время гормональной стимуляции, врач обычно собирает от нескольких до дюжины яиц за раз. Они переходят на специальную питательную жидкость. Затем к ним добавляется сперма партнера. Примерно через 18 часов врач проверяет, произошло ли оплодотворение. Чаще всего от 60 до 80 процентов. яйцеклетки оплодотворяются спермой.
Через 48-72 часа после пункции, когда эмбрионы разделены на 2-8 бластомеров (клеток), их вводят непосредственно в полость матки с помощью катетера. Женщинам более молодого возраста без информативного анамнеза врач вводит в матку 1-2 эмбриона. Старшие и те, кто не прошел циклы экстракорпорального оплодотворения - 3. Дело в том, чтобы повысить вероятность имплантации эмбриона в матку. Бывает, что все эмбрионы принимают и рождают двойню (18%) или тройню (4%).
Оставшиеся эмбрионы замораживают в жидком азоте для использования в случае неудачной первой попытки in vitro (успех 20-40%).
Благодаря методу ЭКО в США ежегодно рождается 10 000 детей. детей, в Западной Европе - около 8 тыс. человек. Наша первая девочка с экстракорпоральным оплодотворением родилась в 1987 году в Институте акушерства и женских болезней Белостокского медицинского университета. С тех пор в Польше родилось чуть более 2000 детей. дети из пробирки.
Лечение бесплодия - микроманипуляции
Другими словами, интрацитоплазматическая инъекция (ИКСИ) используется, когда причиной бесплодия являются сниженные параметры сперматозоидов или небольшое количество или сомнительное качество яйцеклеток, собранных во время пункции.
Если производство спермы в яичке сохраняется, но сперма отсутствует (например, закупорка семявыносящего протока, ретроградная эякуляция в мочевой пузырь), иногда может потребоваться биопсия яичка или придатка яичка для получения спермы. Это делается под общим наркозом. Иногда собранный материал долго ищут в лаборатории, чтобы окончательно извлечь самую лучшую сперму (иногда можно выбрать только одну).
Метод ICSI заключается во введении одного сперматозоида в собранное яйцо с помощью микропипетки. Его вводят путем прокалывания прозрачной оболочки в цитоплазме плодного яйца. Остальное как в методе in vitro. Эффективность ИКСИ оценивается в 30-90 процентов.
Беременность после ЭКО
Примерно через две недели после попадания эмбрионов в матку женщине следует сдать анализ крови, чтобы определить, беременна ли она. Однако этот тест не всегда позволяет прогнозировать нормальное развитие беременности. Чтобы увеличить вероятность имплантации эмбрионов и правильного течения беременности, женщина должна получать поддерживающие лекарства перед введением эмбрионов и в течение первых трех месяцев после зачатия.
Беременные, перенесшие искусственное зачатие, чаще всего вовремя рожают. Иногда, особенно с так называемыми многоплодная беременность, которую они рожают раньше. Некоторые предпочитают кесарево сечение.
Банки спермы
Когда мужчина не производит сперму, или он не может оплодотворить яйцеклетку (даже во время микроманипуляции), или является носителем генетического дефекта, который вызывает, например, бесплодие или выкидыш у партнера, или если существует высокая вероятность передачи дефекта потомству, пара может извлечь выгоду из сперма хранится в специальном банке (в Польше их три).
Доноры спермы должны быть не моложе 35 лет, не употреблять стимуляторы (сигареты, алкоголь, наркотики), иметь собственных детей, быть здоровыми, иметь хотя бы среднее образование и иметь красивую внешность. Он подвергается комплексным испытаниям (включая заболевания, передающиеся половым путем).
Предупреждение!
- После выкидыша пара должна подождать от трех до шести месяцев, прежде чем пытаться снова зачать ребенка. Женское тело должно успеть восстановиться.
- Пара, у которой уже есть дети из цикла экстракорпорального оплодотворения, может отказаться от оставшихся замороженных эмбрионов и передать их другой бесплодной паре.
Сколько стоит лечение бесплодия?
В государственных клиниках
- Осеменение - 400 злотых + лекарства
- экстракорпоральное оплодотворение
- 1 цикл: 2,5-3,5 тыс. PLN + лекарства (2-3 тыс. PLN)
- внутрицитоплазматическая инъекция
- 1 цикл: 3-4 тыс. PLN + лекарства (2-3 тыс. PLN)
В частных клиниках
- осеменение - 700-900 зл.
- экстракорпоральное оплодотворение
- 1 цикл: 4,5-6,5 тыс. PLN
- внутрицитоплазматическая инъекция
- 1 цикл: 5,5-7,5 тыс. PLN
ежемесячно "Здровие"











---badanie-rozpoznajce-choroby-mini-na-czym-polega-emg.jpg)

-uzalenia-objawy-i-skutki-zaycia-narkotyku.jpg)