SCLC легкого является злокачественным и составляет около 15% всех первичных раковых заболеваний легких. Основная причина его возникновения - курение сигарет. Мелкоклеточный рак легкого агрессивен, и его первые симптомы неспецифичны, что делает его очень опасным. Как проводится диагностика и лечение мелкоклеточного рака легкого? Каков прогноз для этого рака?
Оглавление
- Мелкоклеточный рак легкого: особенности
- Мелкоклеточный рак легкого: симптомы
- Мелкоклеточный рак легкого: диагностика
- Мелкоклеточный рак легкого: лечение
Мелкоклеточный рак легкого, среди других видов рака легких, отличается относительно высокой агрессивностью, быстрым ростом и ранним метастазированием как в локальные лимфатические узлы, так и в отдаленные органы.
Лечение этой формы новообразования сложно, и прогноз обычно тяжелый, хотя он зависит от стадии заболевания на момент постановки диагноза.
Узнайте о симптомах мелкоклеточного рака легких, а также о том, как его диагностировать и лечить.
Мелкоклеточный рак легкого: особенности
Самым важным фактором риска развития мелкоклеточного рака легкого является курение. По оценкам, 95% случаев этого рака приходится на курильщиков. Этот тип рака чаще всего локализуется вблизи центральной части легких, то есть там, где бронхи и сосуды входят в паренхиму легких из средостения (теменной области).
Мелкоклеточный рак легкого характеризуется особой микроскопической структурой - его клетки обладают нейроэндокринными способностями, заключающимися в выработке и выбросе различных веществ в кровь.
Обычно это белки и гормоны, вызывающие так называемое паранеопластические синдромы, то есть симптомы, которые могут быть первыми признаками развития рака в организме. Клетки мелкоклеточной карциномы также обладают способностью быстро делиться, что приводит к агрессивному росту опухоли.
Обычно на момент постановки диагноза новообразование уже распространяется на окружающие лимфатические узлы, а нередко также метастазирует в отдаленные органы. Метастатические поражения обычно находятся в печени, головном мозге и костях. В зависимости от стадии заболевания различают два типа мелкоклеточной карциномы:
- Ограниченное заболевание (LD), при котором опухоль поражает одно легкое и близлежащие лимфатические узлы.
- Распространенная форма мелкоклеточного рака легкого (вариант ED - обширное заболевание), при котором опухоль покрывает большую площадь или образует отдаленные метастазы
Это разделение играет важную роль при выборе схемы лечения, поскольку оба варианта различаются стратегией лечения. Терапия мелкоклеточной карциномы редко состоит из хирургического (оперативного) лечения, поскольку быстрое прогрессирование опухоли до диссеминированной формы затрудняет ее полное удаление.
Однако этот тип рака чувствителен как к химиотерапии, так и к лучевой терапии. К сожалению, несмотря на это, статистика по эффективности лечения и выживаемости не оптимистична.
Около 15% пациентов, у которых диагностирована ограниченная форма мелкоклеточной карциномы, выживают 5 лет, тогда как диагноз рака в диссеминированной стадии связан с низким шансом на долгосрочное выживание.
ВажныйРак легких - проверьте, не подвержены ли вы риску
- Курение - это главный виновник (причина 90% всех случаев), увеличивает риск рака легких в 20 раз.
- Пассивное курение - частое нахождение в комнатах для курения увеличивает риск заражения заболеванием в 3 раза.
- Контакт с загрязненной окружающей средой - вдыхание загрязненного воздуха, контакт с токсичными соединениями, например свинцом, бериллием, хромом, никелем, асбестом или образующимися при газификации угля.
- Генетическая нагрузка - семейный анамнез рака.
- Пол. Женщины, выкуривающие столько же сигарет, что и мужчины, подвержены большему риску рака легких, чем мужчины.
Мелкоклеточный рак легкого: симптомы
Мелкоклеточная карцинома вызывает как местные симптомы, связанные с инфильтрацией стенок бронхов и деструкцией паренхимы легких, так и системные симптомы, особенно на запущенной стадии заболевания.
Развитие опухоли в дыхательных путях обычно проявляется постоянным кашлем, одышкой и кровохарканьем.
Рак также может вызывать рецидивирующую пневмонию.
Такие симптомы в сочетании с общей слабостью, похуданием и недомоганием всегда должны побуждать вас обратиться к врачу.
Быстрый рост мелкоклеточной карциномы и инфильтрация структур средостения может вызвать так называемый синдром верхней полой вены. Растущая опухоль сдавливает проходящую в ней верхнюю полую вену и блокирует кровоток.
Это сдавливание приводит к застою крови в венах над стенозом, что дает характерные симптомы, локализующиеся в верхних частях тела. К ним относятся покраснение и отек лица, расширение вен на шее и груди, гиперемия слизистых оболочек и конъюнктивы, головные боли и нарушения зрения.
Еще одна группа симптомов, типичных для мелкоклеточной карциномы, - это так называемые паранеопластические (или паранеопластические) синдромы, которые часто являются первым признаком заболевания. Причина этих синдромов - выброс гормональных молекул раковыми клетками, которые влияют на функционирование всего организма. Наиболее распространены:
- Миастенический синдром Ламберта и Итона, заключающийся в ослаблении силы мышц верхних и нижних конечностей, легкой утомляемости и отмене неврологических рефлексов. Пациенты чаще всего жалуются на боли в мышцах при поднятии рук или подъеме по лестнице.
- Синдром несоответствующего выброса антидиуретического гормона (SIADH) с преимущественно неврологическими симптомами, такими как головная боль, тошнота и рвота, спутанность сознания, а в тяжелых формах - судороги и кома.
- Синдром Кушинга, связанный с выбросом адренокортикотропного гормона АКТГ. Его особенностями являются ожирение с особым распределением жира вокруг лица, шеи и живота, артериальная гипертензия, истончение кожи со склонностью к растяжкам, атрофия мышц и нарушения зрения.
- дегенерация коры мозжечка, проявляющаяся нистагмом, нарушениями равновесия, координации движений и речи.
Важно отметить, что существует множество типов паранеопластических синдромов в зависимости от типа веществ, производимых раковыми клетками.
Эти заболевания могут поражать ткани и органы, удаленные от первичного очага опухоли - кожу, сосуды, кости и центральную нервную систему.
Подозрение или диагноз любого из них должны стать тревожным сигналом для пациента и врача, побудив их провести углубленную онкологическую диагностику.
Мелкоклеточный рак легкого: диагностика
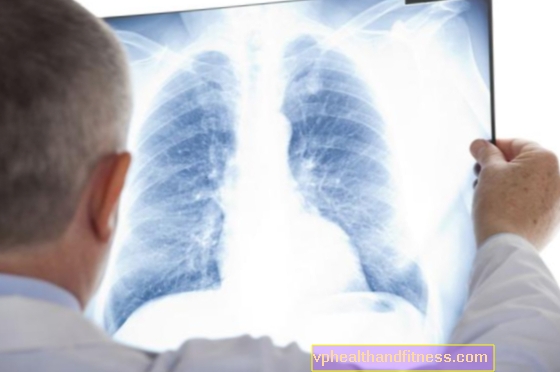
Первый тест, назначаемый при подозрении на рак легких, обычно - это рентген грудной клетки. Они выполняются для того, чтобы визуализировать как саму опухоль, так и те изменения, которые она вызывает в изображении легких, например наличие жидкости или ателектаз (недостаток воздуха в альвеолах).
Однако следует помнить, что рентгеновский снимок не очень точный и не всякая опухоль будет видна на нем - особенно сложно визуализировать опухоли в средостении.
Обычно, если тревожные симптомы сохраняются и рентгеновский снимок не меняется, проводятся дополнительные визуализационные исследования.
Компьютерная томография грудной клетки используется для более точной оценки паренхимы легких, структур средостения и окружающих лимфатических узлов.
При подозрении на злокачественную природу поражений обычно назначается ПЭТ (позитронно-эмиссионная томография). Он позволяет обнаруживать как первичный очаг опухоли, так и пораженные лимфатические узлы, а также метастатические изменения в других органах.
Диагноз мелкоклеточной карциномы основан на гистопатологическом исследовании, то есть просмотре фрагментов опухоли под микроскопом.
Из-за типичного расположения опухоли в центральной области грудной клетки наиболее распространенным методом сбора опухолевой ткани является бронхоскопия. Он заключается во введении в бронхи специального зеркала, исследовании дыхательных путей с установленной в них камерой и биопсии, т.е.сборе фрагмента подозрительной ткани специальными щипцами.
В редких случаях, когда опухоль находится возле грудной стенки, материал для исследования получают через так называемые трансторакальная биопсия, то есть прокол этой стенки. Каждая из этих процедур проводится под местной анестезией.
Дополнительным тестом, проводимым при подозрении на рак легких, является лабораторное определение уровня так называемого онкомаркеры. Это вещества, высокий уровень которых в крови может указывать на развитие рака. Наиболее часто отмечаются маркеры: CEA (карциноэмбриональный антиген) и NSE (специфическая нейрональная энолаза), который является типичным маркером мелкоклеточной карциномы.
Началу терапии мелкоклеточной карциномы всегда предшествует оценка стадии опухоли (стадии).
С этой целью проводятся дополнительные визуализационные тесты, в первую очередь направленные на поиск возможных метастазов. К ним относятся:
- КТ брюшной полости и грудной клетки с контрастированием
- МРТ или КТ головного мозга
- сцинтиграфия костей
Если есть подозрение на поражение костного мозга, проводится биопсия костного мозга.На основании вышеизложенного исследование определяет стадию рака по классификации TNM. Эта классификация учитывает:
- размер опухоли (Т-опухоль)
- поражение лимфатических узлов (N-узлов)
- наличие отдаленных метастазов (М-метастаз)
Рак легких: виды
- Плоскоклеточная карцинома является наиболее распространенной, составляя 40 процентов всех первичных раковых заболеваний легких. Более чем в 90% случаев это следствие курения. По сравнению с другими видами рака легких это первое симптоматическое заболевание. Это чаще встречается у мужчин, но последние годы показали, что пропорции между мужчинами и женщинами становятся еще более болезненными.
- На мелкоклеточную карциному приходится примерно 20 процентов случаев рака легких. Его название происходит от размера клеток, образующих опухоль. Они меньше, чем клетки в легком. Это опасно, потому что развивается в периферических отделах легких, что вызывает позднее симптомы. Считается, что заболевание во многом связано с курением. Мелкоклеточная карцинома поддается химиотерапии и лучевой терапии, но также характеризуется большим количеством рецидивов. При этом раке хирургическое вмешательство не проводится.
- Аденокарцинома составляет около 30 процентов случаев рака легких. Обычно он развивается в периферических отделах легких и поэтому проявляется поздними симптомами. Его развитие напрямую не связано с курением. Чаще болеют женщины.
- Крупноклеточная карцинома - поражает 10-15 процентов случаев. Он имеет черты евроэндокринной опухоли, что означает, что он может проявлять гормональную активность.
Мелкоклеточный рак легкого: лечение
Выбор типа терапии зависит от стадии рака при постановке диагноза. Около 30% пациентов диагностируется ограниченная форма, что дает гораздо больше шансов ответить на лечение.
Результатом многолетних исследований стала разработка самой популярной в настоящее время модели комбинированной терапии - одновременной химиотерапии и лучевой терапии, эффективность которой выше, чем использование каждого из этих методов в отдельности.
Наиболее часто используемые химиотерапевтические средства - это 4-6 циклов цисплатина и этопозида.
Облучение грудной клетки проводится одновременно с проведением химиотерапии. Стандартный режим лучевой терапии - облучение 5 дней в неделю в течение 6 недель.
Если опухоль поддается лечению и есть возможность остановить ее рост в легких, то следующим шагом является профилактическое облучение мозга. Эта терапия снижает риск метастазов в центральной нервной системе.
В некоторых случаях мелкоклеточной карциномы, обнаруженной на очень ранней стадии (когда опухоль небольшая, ограниченная и еще не проявляется никаких симптомов), проводится хирургическое вмешательство с последующей стандартной химиотерапией.
Диссеминированная форма новообразования связана с гораздо худшим прогнозом и небольшими шансами на долгосрочное выживание. Как правило, обнаружение мелкоклеточной карциномы на диссеминированной стадии приводит к введению химиотерапии по той же схеме, что и описанная выше.
Получение ответа на лечение также позволяет в некоторых случаях провести профилактическую лучевую терапию мозга. Химиотерапия также применяется при рецидивах - в зависимости от того, были ли эффективны ранее применявшиеся препараты, применяется та же или другая схема.
Показатели излечения от мелкоклеточной карциномы по-прежнему неудовлетворительны - только 15-20% пациентов, у которых диагностирована ограниченная стадия заболевания, выживают в следующие 5 лет.
По этой причине проводятся интенсивные клинические испытания новых методов лечения.
Следует помнить, что самый эффективный метод предотвращения мелкоклеточного рака легкого - это отказ от курения или отказ от него - сигареты вызывают до 95% случаев этого рака.
Библиография:
- Interna Szczeklik 2018, Петр Гаевский, Анджей Щеклик, издательство Депутат
- Шер Т. и др., "Мелкоклеточный рак легкого", Medycyna po Diplie, том 19, № 1, январь 2010 г.
Рекомендуемая статья:
Рак легкого - причины, симптомы, диагностика Об авторе
Прочитать больше статей этого автора